La transmission du VHC lors de soins est possible en cas d’accident d’exposition au sang ou en cas de respect insuffisant des précautions universelles d’hygiène. Depuis le dépistage systématique des dons de sang, le risque résiduel de transmission par transfusion est extrêmement faible.
Situation épidémiologique
Au niveau national
La prévalence de l’ARN VHC a été estimée en 2016 dans la population générale adulte (18-75 ans) vivant en France métropolitaine par une enquête virologique adossée au Baromètre de Santé publique France.
Cette enquête a montré que la prévalence de l’ARN VHC était de 0,30% (IC 95% : 0,13-0,70) ce qui correspondait à 133 466 personnes (IC95% : 56 880-312 616) ayant une hépatite C chronique. Parmi ces personnes, 80,6% (IC95% : 44,2-95,6) connaissaient leur infection.
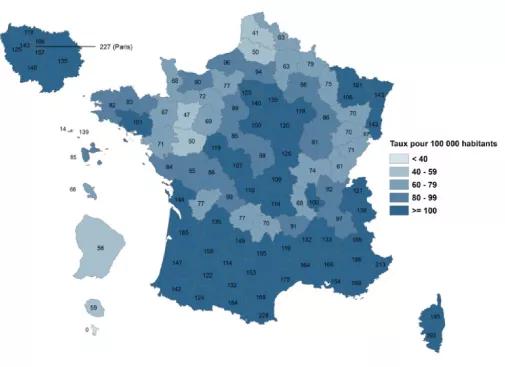
La prévalence de l’hépatite C chronique est plus élevée en population à risque estimée globalement à 30% [IC95% : 26-33] chez les usagers ayant injecté au moins une fois au cours de la vie et 35% [IC 95% : 30-41] chez ceux ayant injecté au cours du dernier mois. Le nombre de personnes en ALD pour une hépatite chronique C est de 79 644 personnes au 31/12/2019 (Figure 1).
Figure 1 : Nombre de personnes en ALD pour 100.000 habitants au 31 décembre 2019 pour une hépatite chronique C en France , par département ((SNIIRAM SNDS, données tous régimes)

Épidémiologie en Occitanie
D’après les données d’une campagne de dépistage des hépatites (B et C) en population générale adulte (10.143 personnes) réalisé fin 2019 dans la ville de Montpellier la séroprévalence de l’hépatite C était de 0,89% contre 1,12% (N=95) en 2018.
En 2019 en Occitanie 137,8 personnes pour 100.000 habitants bénéficiaient d’une ALD pour une hépatite chronique C.
En 2021 la prévalence de l’hépatite chronique virale C a était estimée à 8.8% dans une population d’usagers de drogues actifs de la ville de Montpellier.
En 2019 et 2020, le dépistage de l’infection virale C a été effectué chez respectivement 709 et 552 hommes détenus au centre pénitentiaire de Béziers. En 2019, la séroprévalence de l’hépatite C était de 5.6% avec 30% de portage actif (ARN VHC positif) Parmi eux, il existait une cirrhose dans 5.4%. En 2020, la séroprévalence de l’hépatite C était de 4.0% avec 50% de portage actif (ARN VHC positif). Parmi eux, il existait une cirrhose dans 4.6%.
Principales expositions à risque en 2020
Les populations les plus exposées à l’infection par le virus de l’hépatite C sont les usagers de drogues par voie intraveineuse et les hommes ayant des rapports sexuels avec d’autres hommes.
La maladie
L’infection aiguë au virus de l’hépatite C survient après une incubation en moyenne de 7 semaines (de 2 semaines à 6 mois) après le contact avec le virus.
Dans la plupart des cas, l’hépatite C aiguë est asymptomatique mais en cas des symptômes, les plus fréquents sont la fatigue et l’ictère (jaunisse).
Si elle passe inaperçue et n’est pas traitée, l’hépatite C peut devenir chronique (dans 60% à 90% des cas). L’infection chronique peut rester longtemps asymptomatique et évoluer, dans 10 à 20% des cas, vers une cirrhose (après 20 à 30 ans).
Cette évolution vers la cirrhose est favorisée par une consommation excessive d’alcool, par l’existence d’autre co infections virales (hépatite B ou delta) ou d’autre maladies du foie.
Les modes de transmission
Le virus de l’hépatite C se transmet principalement par contact direct ou indirect avec du sang infecté (partage de matériel d’injection en cas d’usage de drogues, par réalisation d’un tatouage ou d’un piercing avec du matériel non à usage unique).
Le risque de transmission sexuelle est considéré comme faible mais peut être augmenté en cas de rapports sexuels traumatiques, en particulier chez les hommes ayant des rapports sexuels avec des hommes et séropositifs pour le VIH.
Le risque de transmission de la mère à l’enfant est aussi faible, de l’ordre de 5%, mais peut être plus élevée en cas de co-infection de la mère par le VIH.
Le risque de transmission par transfusion sanguine est quasiment nul depuis le dépistage systématique des dons de sang. Également, le risque de transmission lors des soins (ex. injections, dialyse), est désormais anecdotique depuis la fin des années 1990, du fait d’une amélioration du respect des précautions universelles d’asepsie.
Prévention
Il n’existe pas de vaccin contre l’hépatite C mais il existe différents moyens de prévention.
La stratégie de réduction des risques chez les usagers de drogues implique une mise à disposition de matériel d’injection stérile, un accompagnement et une éducation aux risques liés à l’injection, la mise à disposition des salles de consommation à moindre risque et un accès aux traitements de substitution aux opiacés.
Le respect des précautions universelles de désinfection et d’asepsie (appelées précautions standard) permet de prévenir la transmission du VHC lors des soins, mais également lors d’actes de type tatouage ou piercing.
Aussi la sélection des donneurs de sang et d’organes et le dépistage de l’hépatite C sur chaque don représente une mesure de prévention de la transmission du VHC.
Le dépistage de l’hépatite C doit être proposé aux personnes les plus exposées.
L’objectif est de prendre en charge les personnes porteuses d’une infection chronique pour leur faire bénéficier rapidement d’un traitement qui permettra la guérison de leur hépatite C.
Les médicaments permettant une guérison virologique sont les antiviraux à action directe (AAD), disponibles depuis 2014. Ces médicaments sont extrêmement efficaces et permettent de guérir la quasi-totalité des personnes ayant une hépatite chronique C et de limiter leur risque de complications et de décès.
Le dépistage/traitement présente donc un intérêt individuel, mais également collectif pour limiter le risque de transmission à d’autres personnes.
Les recommandations de dépistage de l’infection par le virus de l’hépatite C (VHC) ciblent actuellement en France principalement les personnes exposées au risque d’infection mais il est souhaitable d’élargir cette proposition de dépistage de l’hépatite C à tous les adultes au moins une fois dans leur vie.
2022
Par le Docteur Magdalena MESZAROS - Hépato-gastro-entérologue – Coordinatrice Médical Service Expert de Lutte contre les Hépatites Virales (SELHV) Montpellier et Coordination Hépatites Occitanie (COHEP)